Auf einen Blick
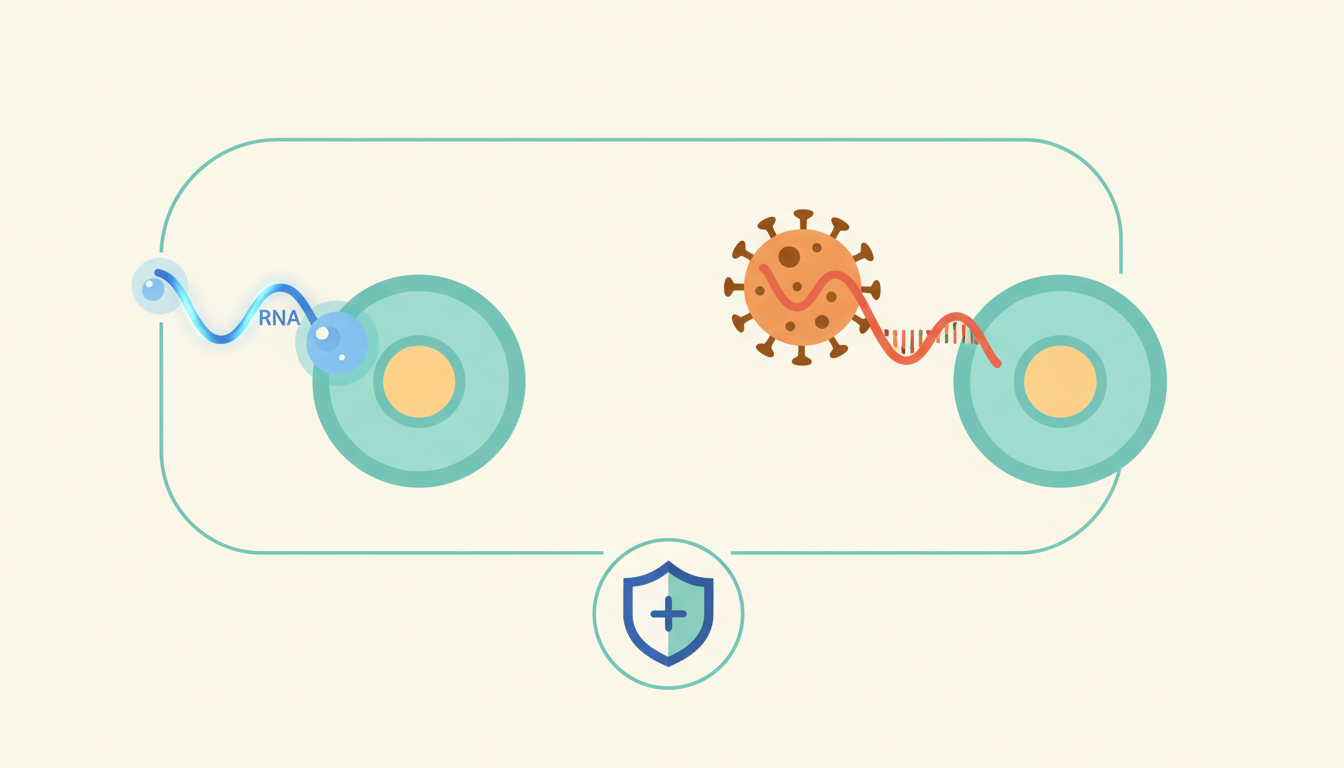
mRNA-Impfstoffe (z. B. von BioNTech/Pfizer oder Moderna) liefern dem Körper eine genetische Bauanleitung als Botenmolekül, damit er selbst ein harmloses Virusprotein produziert. Vektorimpfstoffe (z. B. von AstraZeneca oder Johnson & Johnson) transportieren dieselbe Information über ein modifiziertes Trägervirus. Beide Technologien sind sicher und wirksam – unterscheiden sich aber in Lagerung, Wirksamkeitsprofil und möglichen Nebenwirkungen. Welcher Impfstoff für dich geeignet ist, hängt von Alter, Vorerkrankungen und Verfügbarkeit ab.
Was sind die grundlegenden Impfstoff Unterschiede?
Ein Impfstoff ist ein biologisches Präparat, das das Immunsystem trainiert, einen bestimmten Krankheitserreger zu erkennen und bei echtem Kontakt schnell zu bekämpfen – ohne dass du die Krankheit durchmachen musst. Soweit der Konsens. Doch wie dieses Training genau abläuft, unterscheidet sich je nach Impfstofftechnologie erheblich.
Grob lassen sich moderne Impfstoffe in vier Kategorien einteilen: Totimpfstoffe, Lebendimpfstoffe, mRNA-Impfstoffe und Vektorimpfstoffe. Die letzten beiden haben durch die Corona-Pandemie weltweite Bekanntheit erlangt – und sorgen bis heute für Fragen. Zu Recht, denn die Unterschiede sind real und klinisch relevant.
Für eine fundierte Impfentscheidung lohnt es sich, beide Technologien zu verstehen. Nicht weil du deinem Arzt ins Handwerk pfuschen sollst – sondern weil informierte Patientinnen und Patienten bessere Gespräche führen und sicherer entscheiden.
mRNA-Impfstoff einfach erklärt: Bauanleitung statt Erreger
Der Begriff „mRNA" steht für messenger RNA – auf Deutsch: Boten-Ribonukleinsäure. Das klingt sperrig, ist aber eigentlich ein elegantes Konzept.
Wie funktioniert ein mRNA-Impfstoff?
Stell dir vor, dein Körper ist eine riesige Fabrik. Die DNA in deinen Zellkernen ist das Hauptlager mit allen Bauplänen. mRNA ist der Lieferschein, der einen einzelnen Bauplan aus dem Lager holt und zur Produktionsstätte – den Ribosomen – bringt. Genau diesen Mechanismus nutzt der mRNA-Impfstoff.
Der Impfstoff enthält eine synthetisch hergestellte mRNA-Sequenz, die den Bauplan für das Spike-Protein des Coronavirus trägt. Deine Zellen lesen diesen Bauplan, produzieren das Spike-Protein, und dein Immunsystem lernt: „Dieses Ding ist gefährlich – merken!" Die mRNA selbst wird nach wenigen Tagen vollständig abgebaut. Sie gelangt nie in den Zellkern und verändert deine DNA nicht – das ist biologisch schlicht unmöglich.
Lagerung und Handhabung
Der größte praktische Nachteil von mRNA-Impfstoffen: Sie sind empfindlich. Das Botenmolekül zerfällt schnell, weshalb manche Präparate bei bis zu −70 °C gelagert werden müssen. Neuere Formulierungen kommen mit normalen Kühlschranktemperaturen aus – ein echter Fortschritt für die Logistik, besonders in ländlichen Regionen.
Vektorimpfstoff im Vergleich: Das trojanische Pferd der Immunologie
Vektorimpfstoffe funktionieren nach einem anderen, aber verwandten Prinzip. Hier übernimmt ein harmloses Trägervirus – der sogenannte Vektor – den Transport der genetischen Information.
Wie funktioniert ein Vektorimpfstoff?
Als Vektor dienen meist modifizierte Adenoviren – Viren, die normalerweise harmlose Erkältungen verursachen, aber für den Impfstoff so verändert wurden, dass sie sich nicht vermehren können. In dieses Trägervirus wird die DNA-Sequenz für das Spike-Protein eingebaut. Das Adenovirus dringt in deine Zellen ein, gibt die Information ab, und dein Körper produziert das Spike-Protein – genau wie beim mRNA-Impfstoff.
Der Unterschied: Beim Vektorimpfstoff wird die Information als DNA übertragen, nicht als mRNA. Diese DNA muss zunächst in den Zellkern gelangen und dort in mRNA umgeschrieben werden, bevor die Produktion beginnt. Das klingt nach einem Umweg – und ist es auch. Aber er hat Vorteile: DNA ist stabiler als mRNA, was die Lagerung vereinfacht.
Warum wurden Vektorimpfstoffe seltener eingesetzt?
In Deutschland wurden Vektorimpfstoffe im Verlauf der Pandemie zunehmend eingeschränkt – nicht wegen mangelnder Wirksamkeit, sondern wegen seltener, aber schwerwiegender Nebenwirkungen. Bei AstraZeneca wurden Fälle von Vakzin-induzierter Thrombozytopenie (VITT) beobachtet, einer seltenen Gerinnungsstörung. Das Risiko war gering, aber real – und führte dazu, dass der Impfstoff vor allem für ältere Altersgruppen empfohlen wurde, bei denen das Nutzen-Risiko-Verhältnis eindeutig positiv war.
Mehr zu möglichen Reaktionen nach der Impfung findest du in unserem Artikel über Impfreaktionen erkennen und richtig handeln.
Vergleichstabelle: mRNA vs. Vektorimpfstoff auf einen Blick
| Merkmal | mRNA-Impfstoff | Vektorimpfstoff |
|---|---|---|
| Wirkprinzip | mRNA-Bauanleitung direkt in Zellen | DNA-Transport via Trägervirus (Adenovirus) |
| Beispiele | BioNTech/Pfizer (Comirnaty), Moderna (Spikevax) | AstraZeneca (Vaxzevria), J&J (Janssen) |
| Wirksamkeit (COVID-19, klinische Studien) | ~90–95 % (symptomatische Erkrankung) | ~67–76 % (symptomatische Erkrankung) |
| Lagertemperatur | −70 °C bis +4 °C (je nach Präparat) | +2 °C bis +8 °C (normaler Kühlschrank) |
| Anzahl Dosen (Grundimmunisierung) | 2 Dosen (Abstand 3–6 Wochen) | 1–2 Dosen (je nach Hersteller) |
| Besondere Risiken | Sehr selten: Myokarditis (bes. junge Männer) | Sehr selten: VITT (Thrombozytopenie) |
| Verfügbarkeit in Deutschland (2024) | Breit verfügbar | Stark eingeschränkt / nicht mehr empfohlen |
| DNA-Veränderung möglich? | Nein | Nein |
Quellen: EMA-Zulassungsstudien, RKI-Empfehlungen, STIKO-Beschlüsse (Stand 2024). Wirksamkeitsdaten beziehen sich auf den ursprünglichen Wildtyp-Stamm.
Totimpfstoffe und Proteinimpfstoffe: Die klassischen Alternativen
mRNA und Vektor sind nicht die einzigen Optionen. Für Menschen, die eine klassischere Impftechnologie bevorzugen, gibt es Proteinuntereinheit-Impfstoffe – zum Beispiel Novavax (Nuvaxovid). Dieser Impfstoff enthält direkt das Spike-Protein, kombiniert mit einem Wirkverstärker (Adjuvans). Das Immunsystem reagiert auf das Protein, ohne dass genetische Information übertragen wird.
Vorteil: Für viele Menschen psychologisch zugänglicher, weil die Technologie dem klassischen Impfprinzip ähnelt. Nachteil: Die Wirksamkeitsdaten lagen etwas unter denen der mRNA-Impfstoffe, und die Verfügbarkeit war in Deutschland zeitweise begrenzt.
Den richtigen Impfstoff wählen: Schritt-für-Schritt-Anleitung
Du fragst dich, wie du zur richtigen Entscheidung kommst? Hier ist ein strukturierter Weg, der dir hilft, das Gespräch mit deinem Arzt vorzubereiten:
- Impfstatus prüfen: Schau in deinen Impfpass – analog oder digital. Welche Impfstoffe hast du bereits erhalten? Bei Kombinationen verschiedener Technologien (heterologes Impfschema) gelten besondere Empfehlungen.
- Vorerkrankungen notieren: Bestimmte Erkrankungen (z. B. Autoimmunerkrankungen, Gerinnungsstörungen, Herzmuskelentzündungen in der Vorgeschichte) können die Impfstoffwahl beeinflussen. Schreib sie auf, bevor du zum Arzt gehst.
- Aktuelle STIKO-Empfehlung recherchieren: Die STIKO veröffentlicht ihre Empfehlungen auf der RKI-Website. Schau nach, was für deine Altersgruppe aktuell gilt.
- Impfstelle kontaktieren: Frag vorab, welche Impfstoffe verfügbar sind. Nicht jede Praxis hat alle Präparate vorrätig. Hier findest du Impfzentren und Impfstellen in deiner Nähe.
- Aufklärungsgespräch führen: Lass dir die Unterschiede erklären und stelle deine Fragen. Ein gutes Gespräch dauert mindestens 10 Minuten – bestehe darauf.
- Impfreaktion beobachten: Nach der Impfung 15–30 Minuten in der Praxis bleiben. In den folgenden Tagen auf ungewöhnliche Symptome achten und bei Bedarf ärztlichen Rat einholen.
- Dokumentation sichern: Lass den Impfstoff, Chargennummer und Datum eintragen – sowohl im Papierimpfpass als auch digital.
Häufige Missverständnisse rund um Impfstoff-Technologien
Kaum ein Thema hat in den letzten Jahren so viele Halbwahrheiten produziert wie die Impfstoffentwicklung. Hier räumen wir mit den hartnäckigsten Mythen auf.
„mRNA verändert meine DNA." Nein. mRNA gelangt nicht in den Zellkern, wo die DNA liegt. Sie wird im Zytoplasma abgelesen und danach abgebaut. Dieser Prozess ist biologisch einbahnstraßenartig – eine Rückumschreibung von mRNA in DNA findet in normalen Körperzellen nicht statt.
„Vektorimpfstoffe sind gefährlicher als mRNA-Impfstoffe." Nicht pauschal. Beide haben spezifische, sehr seltene Risiken. Die Entscheidung hängt vom individuellen Risikoprofil ab – nicht von einer generellen Hierarchie der Sicherheit.
„Neue Impfstoffe wurden überstürzt entwickelt." Die Entwicklungszeit war tatsächlich rekordverdächtig kurz – aber nicht wegen mangelnder Sorgfalt. Stattdessen liefen klinische Phasen parallel statt sequenziell, und die weltweite Nachfrage ermöglichte enorm große Studienteilnehmerzahlen in kurzer Zeit. Die Zulassungsstandards der EMA wurden nicht abgesenkt.
Alles rund um die Coronavirus-Impfung in Deutschland haben wir in einem eigenen Ratgeber zusammengefasst.
FAQ: Impfstoff Unterschiede – Häufige Fragen
Was ist der Unterschied zwischen einem mRNA-Impfstoff und einem Vektorimpfstoff?
Ein mRNA-Impfstoff liefert eine direkte Bauanleitung als Botenmolekül, damit dein Körper ein harmloses Virusprotein produziert. Ein Vektorimpfstoff transportiert dieselbe Information über ein modifiziertes Trägervirus. Beide aktivieren das Immunsystem, unterscheiden sich aber in Lagerung, Wirksamkeit und Nebenwirkungsprofil.
Kann ein mRNA-Impfstoff meine DNA verändern?
Nein. mRNA gelangt nicht in den Zellkern, wo die DNA gespeichert ist. Das Botenmolekül wird im Zytoplasma abgelesen und danach vollständig abgebaut. Eine Veränderung der DNA ist biologisch nicht möglich.
Welcher Impfstoff ist wirksamer – mRNA oder Vektorimpfstoff?
In klinischen Studien zeigten mRNA-Impfstoffe eine Wirksamkeit von etwa 90–95 % gegen symptomatische COVID-19-Erkrankung, Vektorimpfstoffe lagen bei etwa 67–76 %. Beide schützten zuverlässig vor schweren Verläufen und Krankenhausaufenthalten.
Warum wird der Vektorimpfstoff von AstraZeneca nicht mehr empfohlen?
Wegen sehr seltener, aber schwerwiegender Gerinnungsstörungen (VITT) wurde der Einsatz in Deutschland auf ältere Altersgruppen beschränkt und später weitgehend eingestellt. Das Nutzen-Risiko-Verhältnis war für jüngere Menschen ungünstiger als bei mRNA-Impfstoffen.
Gibt es eine Alternative zu mRNA- und Vektorimpfstoffen?
Ja. Proteinuntereinheit-Impfstoffe wie Novavax (Nuvaxovid) enthalten direkt das Spike-Protein und nutzen keine genetische Information. Sie ähneln klassischen Impfstoffen und sind eine Option für Menschen, die mRNA- oder Vektorimpfstoffe ablehnen.
Kann ich verschiedene Impfstofftechnologien kombinieren?
Ja, das sogenannte heterologe Impfschema – also die Kombination verschiedener Impfstoffe – ist möglich und wurde von der STIKO zeitweise sogar empfohlen. Studien zeigen, dass die Kombination von Vektor- und mRNA-Impfstoff eine starke Immunantwort erzeugt.
Wie lange hält der Schutz durch einen Impfstoff an?
Der Impfschutz nimmt nach einigen Monaten ab, besonders gegen Infektion. Der Schutz vor schweren Verläufen bleibt länger bestehen. Auffrischungsimpfungen werden daher regelmäßig empfohlen – besonders für ältere Menschen und Risikogruppen.